เป็นระยะเวลากว่า 4 เดือนแล้ว ที่เราเฝ้าติดตามการประกาศสถานการณ์การระบาดของโรค COVID-19 โดยศูนย์บริหารสถานการณ์การแพร่ระบาดของโรคติดเชื้อไวรัสโคโรนา 2019 (ศบค.) ในแต่ละวัน เราก็จะได้ยินการรายงานจำนวนผู้ติดเชื้อใหม่ ผู้ป่วยติดเชื้อสะสม ผู้ที่หายป่วย และที่สำคัญที่สุด เราก็คงจะรอลุ้นว่ามีผู้เสียชีวิตรายใหม่หรือไม่ อย่างไรก็ตาม ตัวเลขผู้เสียชีวิตที่ประกาศอาจไม่ได้สะท้อนความสูญเสียที่แท้จริงจากโรค COVID-19 สิ่งที่ไม่ปรากฎในข่าว ก็คือ จำนวนผู้เสียชีวิตจากสาเหตุอื่นที่โดยปกติแล้วอาจจะรักษาได้อย่างทันท่วงที หากผู้ป่วยจากโรค COVID-19 ไม่ล้นโรงพยาบาล
นักวิจัยได้พยายามประเมินความเสียหายจากวิกฤตด้านสาธารณสุขจากการระบาดนี้ โดยดูจาก ‘อัตราการตายส่วนเกิน’ (excess mortality) ซึ่งดูได้จากความแตกต่างระหว่างจำนวนผู้เสียชีวิตจากทุกๆ สาเหตุในช่วงที่มีการระบาดของโรค และจำนวนของผู้เสียชีวิตโดยเฉลี่ยในอดีต (historical average) ในช่วงเวลาเดียวกันของปี ภาพด้านล่างใช้ข้อมูลจาก EuroMOMO ซึ่งเป็นเครือข่ายของนักระบาดวิทยาซึ่งเก็บข้อมูลจำนวนผู้เสียชีวิตจากทุกสาเหตุใน 24 ประเทศในทวีปยุโรป ครอบคลุมประชากร 350 ล้านคน จากภาพ เห็นได้ชัดว่า จำนวนผู้เสียชีวิตในปี พ.ศ.2563 สูงกว่าค่าเฉลี่ยของจำนวนผู้เสียชีวิตในรอบ 10 ปีที่ผ่านมา โดย EuroMOMO ได้คาดการณ์ว่า จำนวนผู้เสียชีวิตส่วนเกินนี้ มีมากถึง 170,000 คนระหว่างวันที่ 16 มีนาคม ถึง 31 พฤษภาคม พ.ศ.2563
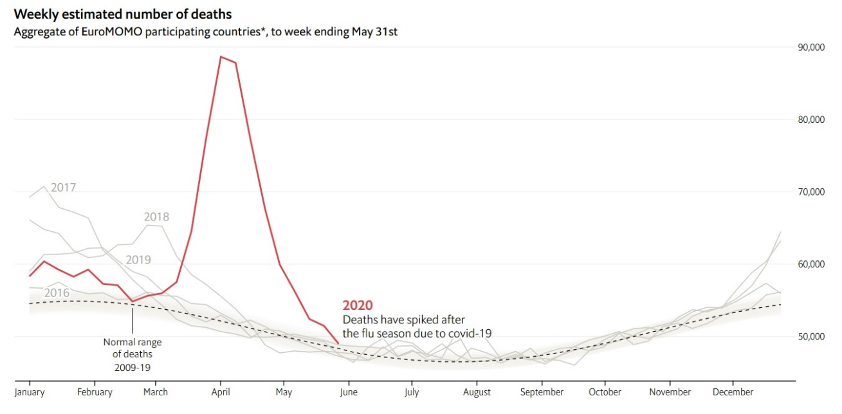
ที่มา: The Economist (2020)
อัตราการตายส่วนเกินเป็นข้อมูลที่มีความสำคัญ เพราะช่วยป้องกันการผิดพลาดจากการคำนวณผู้เสียชีวิตในช่วงการระบาดของโรค COVID-19 และไม่ทำให้รัฐบาลและหน่วยงานที่เกี่ยวข้องประเมินผลกระทบจาก COVID-19 ต่ำจนเกินไป เพราะในช่วงที่เกิดโรคระบาด ยอดผู้เสียชีวิตจากไวรัสโคโรน่าสายพันธุ์ใหม่อาจได้รับการบันทึกอย่างไม่ถูกต้อง โดยเฉพาะอย่างยิ่ง ในช่วงแรกๆ ของการระบาดที่องค์ความรู้เกี่ยวกับโรคยังไม่ดีนัก แทนที่จะลงบันทึกว่าเสียชีวิตจากโรค COVID-19 ก็ไปลงเป็นโรคปอดหรือโรคอื่นๆ จึงทำให้ยอดผู้เสียชีวิตต่ำกว่าที่ควรจะเป็น นำไปสู่การออกนโยบายหรือมาตรการควบคุมโรคที่ผิดพลาด
ข้อมูล excess mortality นี้ จึงช่วยให้เราตระหนักถึงปัญหาการระบุสาเหตุการเสียชีวิตผิด (misdiagnosis) รวมถึงสะท้อนตัวเลขการเสียชีวิตที่เป็นผลพวงทางอ้อม (collateral damage) เพราะในช่วงเวลาที่เกิดการระบาดของโรค ผู้ป่วยที่มีอาการหนักจากโรคอื่นๆ ที่ควรจะได้รับการผ่าตัด หรือรักษาใน ICU อาจถูกเลื่อนออกไปก่อน โดย The CovidSurg Collaborative ได้คำนวณไว้ว่า ในช่วงการแพร่ระบาดของ COVID-19 อาจมีการยกเลิกหรือเลื่อนเคสผ่าตัดกว่า 28 ล้านเคสทั่วโลก และ 38% ของการผ่าตัดที่เกี่ยวข้องกับโรคมะเร็งอาจถูกเลื่อนหรือยกเลิกไป ในประเทศไทยก็มีกรณีที่โรงพยาบาลขาดเลือด เพราะคนไม่กล้ามาบริจาคเพราะกลัวติดโรค รวมไปถึงการขาดแคลนหน้ากาก/อุปกรณ์ที่จำเป็นที่ต้องใช้ในการผ่าตัด ทำให้เกิดการเลื่อนเคสผ่าตัดออกไป ซึ่งมีความเป็นไปได้ที่คนไข้บางรายก็อาจจะรอไม่ไหว นอกจากนั้น เมื่อรัฐบาลประกาศเคอร์ฟิว ห้ามเดินทางยามค่ำคืน ยอดผู้เสียชีวิตจากอุบัติเหตุทางถนนอาจลดลง ในขณะเดียวกัน จำนวนผู้เสียชีวิตจากการฆ่าตัวตายอาจสูงขึ้น ซึ่งตัวเลขเหล่านี้ ไม่สะท้อนอยู่ในอัตราการตายที่
ข้อมูล excess mortality ของไทย ปรากฏในภาพด้านล่าง เส้นสีแดงแสดงจำนวนผู้เสียชีวิต (รวมทุกสาเหตุการตาย) ของปี พ.ศ.2563 ระหว่างเดือนมกราคม ถึง มิถุนายน ขณะที่พื้นที่สีเทา แสดงจำนวนการตายโดยเฉลี่ยในช่วง 10 ปีที่ผ่านมา (ระหว่างปี 2553 – 2562) จะเห็นได้ว่า จำนวนผู้เสียชีวิตในปี พ.ศ.2563 ของทุกเดือนสูงกว่าค่าเฉลี่ยในช่วงระยะเวลาเดียวกัน ในช่วง 10 ปีที่ผ่านมา แม้ว่าจะหักยอดผู้เสียชีวิตจาก COVID-19 แล้ว (ซึ่งมีจำนวนเพียง 58 คน) การเสียชีวิตของประชากรไทยในปี 2563 ก็ยังสูงกว่าค่าเฉลี่ยที่ผ่านมาอยู่ดี
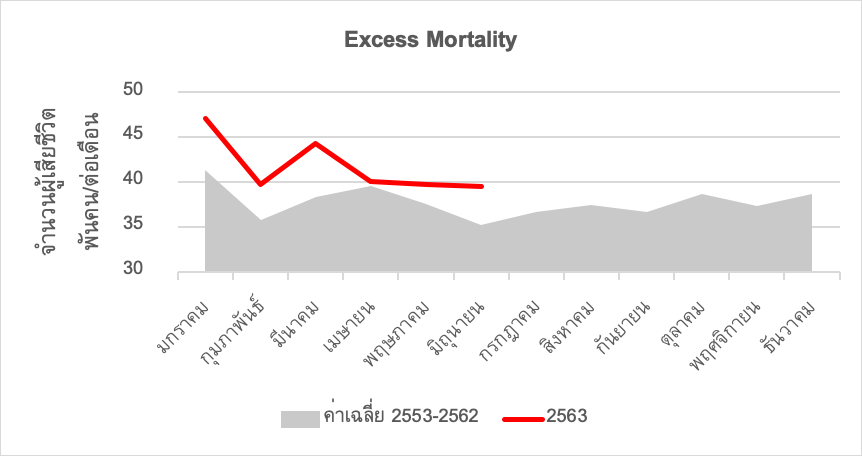
ที่มา: สำนักบริหารการทะเบียน กรมการปกครอง (หมายเหตุ: การตายจากมรณบัตร)
ตารางด้านล่าง ระบุจำนวนผู้เสียชีวิตส่วนเกินระหว่าง มกราคม-มิถุนายน นับตั้งแต่ที่พบผู้เสียชีวิตจาก COVID-19 ในประเทศไทย เมื่อต้นเดือนมีนาคม พบว่า จำนวนผู้เสียชีวิตที่คาดว่าจะเป็นในช่วงปกติ (คิดจากค่าเฉลี่ยสิบปีย้อนหลัง) คือ 150,9698 ราย ขณะที่ผู้เสียชีวิตในปี 2563 ในช่วงเวลานี้อยู่ที่ 163,514 ราย จึงทำให้ไทยมีผู้เสียชีวิตส่วนเกินอยู่ที่ประมาณ 13,000 คน นอกจากนั้น excess mortality อาจสะท้อนอยู่ในรูปของ P-score ซึ่งเป็นอัตราส่วนของจำนวนการตายส่วนเกิน (excess deaths) ในช่วงการระบาดของโรคต่อจำนวนการตายในช่วงปกติ (normal deaths) สำหรับ p-score ของไทยอยู่ที่ 8.50 หรือพูดง่ายๆ ก็คือว่า อัตราการตายของคนไทยในปี พ.ศ.2563 เพิ่มสูงขึ้นจากค่าเฉลี่ยสิบปีที่ผ่านมาราว 8.50% ซึ่ง P-score ของไทย ถือว่าต่ำเมื่อเทียบกั
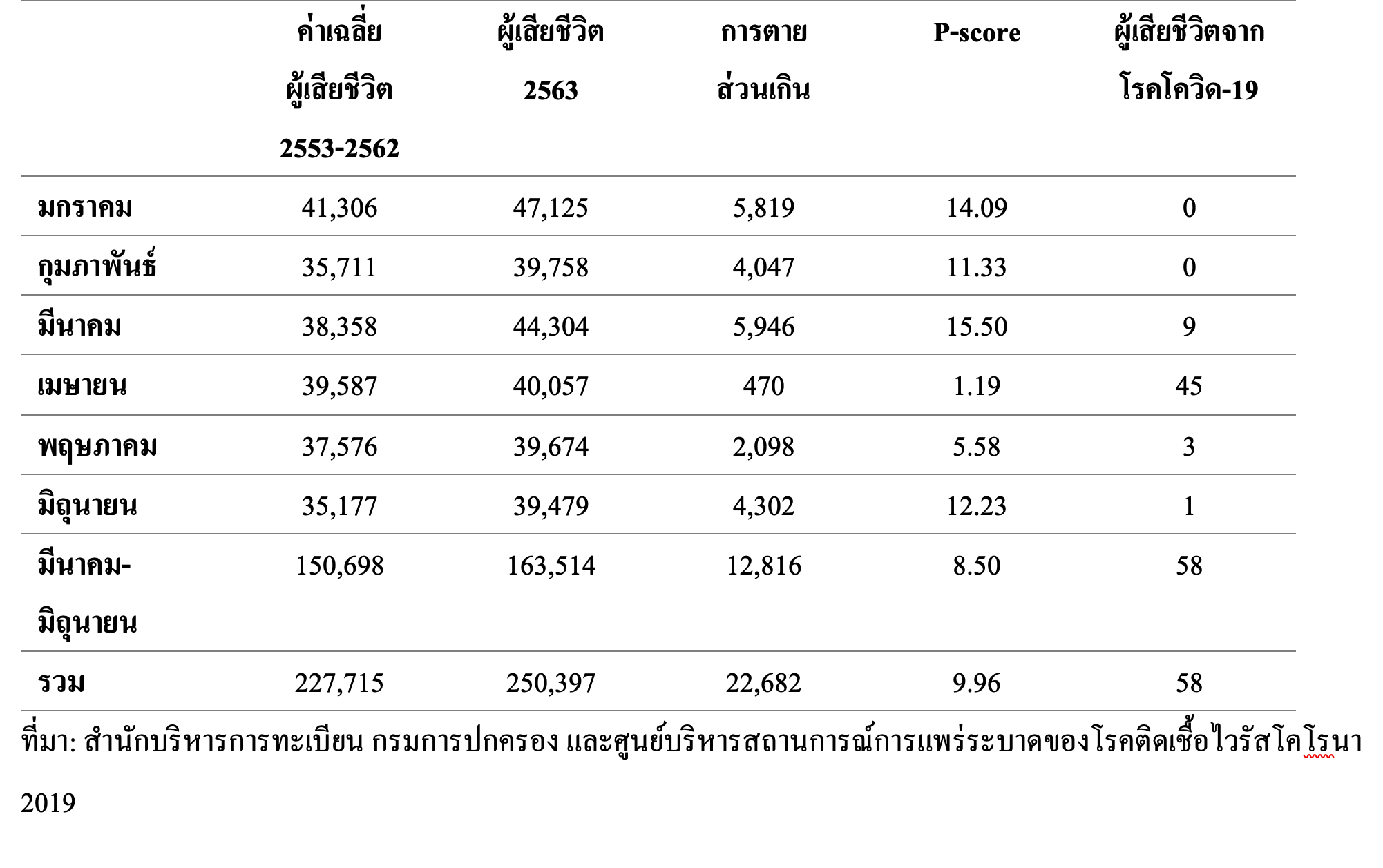
ที่มา: สำนักบริหารการทะเบียน กรมการปกครอง และศูนย์บริหารสถานการณ์การแพร่ระบาดของโรคติดเชื้อไวรัสโคโรนา 2019
ภาพต่อมาแสดงร้อยละของผู้ที่เสียชีวิตจากโรค COVID-19 ต่อจำนวนผู้เสียชีวิตส่วนเกินใน 6 ประเทศในทวีปยุโรป ซึ่งตัวเลขนี้ สะท้อนสาเหตุการตายในปี พ.ศ.2563 ที่มาจากโรคนี้ ยกตัวอย่างเช่น ในสหราชอาณาจักร กว่า 80% ของผู้ที่เสียชีวิตส่วนเกินนี้ตายด้วยโรค COVID-19 สำหรับเบลเยียม จะพบว่าค่าสถิติดังกล่าวมีค่าเกิน 100 หมายความว่า การตายส่วนเกินส่วนใหญ่มีสาเหตุมาจาก COVID-19 ขณะที่สาเหตุการตายจากปัจจัยอื่น เช่น อุบัติเหตุทางรถยนต์ การฆ่าตัวตาย อาจจะลดลง สำหรับประเทศไทย ระหว่างเดือนมีนาคม ถึง มิถุนายน พ.ศ.2563 สัดส่วนนี้อยู่ที่ 0.45% ซึ่งนั่นสะท้อนว่า แม้ว่าการควบคุมโรคในประเทศไทยจะทำได้ดี (เพราะยอดเสียชีวิตมีแค่ 58 คน) แต่ต้นทุนที่ต้องแบกรับ คือ ยอดผู้เสียชีวิตจากโรคอื่น ซึ่งพวกเขาอาจจะไม่เสียชีวิตก็ได้ หากไม่มีการระบาดของ COVID-19 และได้รับการรักษาตามที่ได้วางแผนไว้
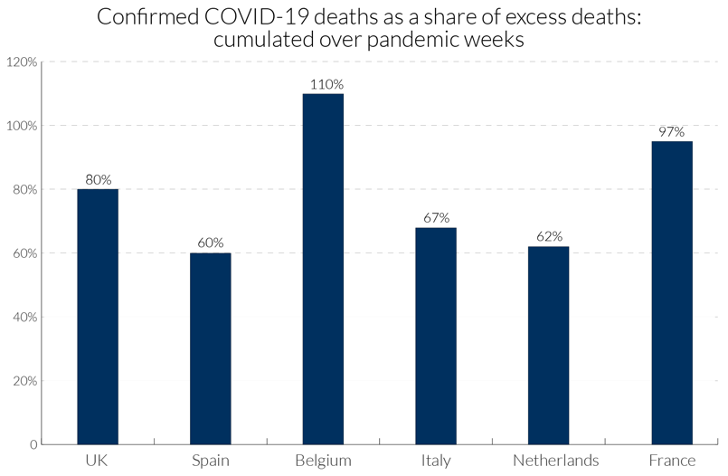
ที่มา: Aron et al. (2020)
ในงานวิจัยล่าสุดของ Janine Aron, John Muellbauer, Charlie Giattino และ Hannah Ritchie จาก University of Oxford ได้ออกมาเรียกร้องให้หน่วยงานสถิติในแต่ละประเทศเผยแพร่ข้อมูลสถิติ excess mortality โดยจะต้องมีการแยกตามเพศ อายุ และที่อยู่อาศัย เพราะจะทำให้เราทราบถึงความรุนแรงของโรคที่แตกต่างกันในแต่ละกลุ่มประชากร รวมไปถึงบอกประสิทธิภาพของมาตรการในการควบคุมโรครายจังหวัด โดยเฉพาะอย่างยิ่ง ในกรณีของไทย ที่มีความแตกต่างหลากหลายในการใช้มาตรการควบคุมการระบาดในแต่ละจังหวัด
จริงอยู่ ที่ผู้ที่เสียชีวิตจากโรค COVID-19 ของไทยอยู่ในระดับต่ำ สะท้อนให้เห็นถึงความสำเร็จในการควบคุมโรค แต่ความสำเร็จนี้ก็มีต้นทุนที่เกิดกับบุคคลอื่น ต้นทุนดังกล่าว…ไม่อาจดูได้จากตัวเลขของผู้เสียชีวิตจากที่พร่ำประกาศอยู่ทุกวี่วัน