ในช่วงที่ผ่านมาในหลายประเทศเริ่มมีการอนุญาตให้ประชาชนรับวัคซีน COVID-19 แบบ Mix&Match คือรับวัคซีน 2 โดส คนละยี่ห้อกัน เพื่อเพิ่มประสิทธิภาพในการบริหารจัดการวัคซีน กระตุ้นภูมิคุ้มกันต่อการติดเชื้อไวรัส รวมถึงลดผลข้างเคียงที่อาจเกิดขึ้นจากวัคซีนบางชนิด
ถึงแม้วิธีฉีดวัคซีนแบบนี้ยังไม่มีการพูดถึงกันมากนัก แต่มีความเป็นไปได้มากว่าในอนาคตวิธีดังกล่าวจะถูกนำมาปรับใช้ตามสถานการณ์วัคซีนและการแพร่ระบาดของไวรัสในไทย
The MATTER ขออาสาชวนผู้อ่านไปเปิดข้อมูลจากงานวิจัย Mix&Match วัคซีนในสองประเทศคือ สเปนและสหราชอาณาจักร รวมถึงฟังความคิดเห็นจาก นพ.มานพ พิทักษ์ภากร หัวหน้าศูนย์วิจัยการแพทย์แม่นยำ คณะแพทยศาสตร์ศิริราชพยาบาล ถึงแนวทางการฉีดวัคซีนรูปแบบดังกล่าว
ทั้งนี้ ก่อนอื่นขอชวนทำความรู้จักแอนติบอดี 3 ตัวได้แก่
- T Cell เซลล์เม็ดเลือดขาวชนิดหนึ่งที่มีหน้าที่หลักในการหาเซลล์ที่ติดเชื้อหรือเชื้อโรคต่างๆ และกำจัดมัน มันมีบทบาทสำคัญในการต่อสู้กับไวรัส COVID-19 ภายในร่างกายมนุษย์
- iGg Antibody คือ ภูมิคุ้มกันชนิดหนึ่งที่ตรวจพบมากในของเหลวของร่างกาย โดยมันทำหน้าที่จดจำและต่อสู้กับไวรัสที่เข้าสู่ร่างกาย และถูกใช้เป็นค่าหนึ่งสำหรับการตรวจ Rapid Test ในผู้ป่วย COVID-19
- NAb Antibody คือ แอนติบอดีชนิดหนึ่งที่จะเข้าไปจับกับหนาวของไวรัส COVID-19 และยับยั้งไม่ให้ไวรัสเข้าสู่เซลล์ในร่างกายต่อไปได้ เปรียบเสมือนทหารที่แข็งขันปกป้องร่างกายเราจากไวรัสร้าย
ข้อมูลจากงานวิจัย
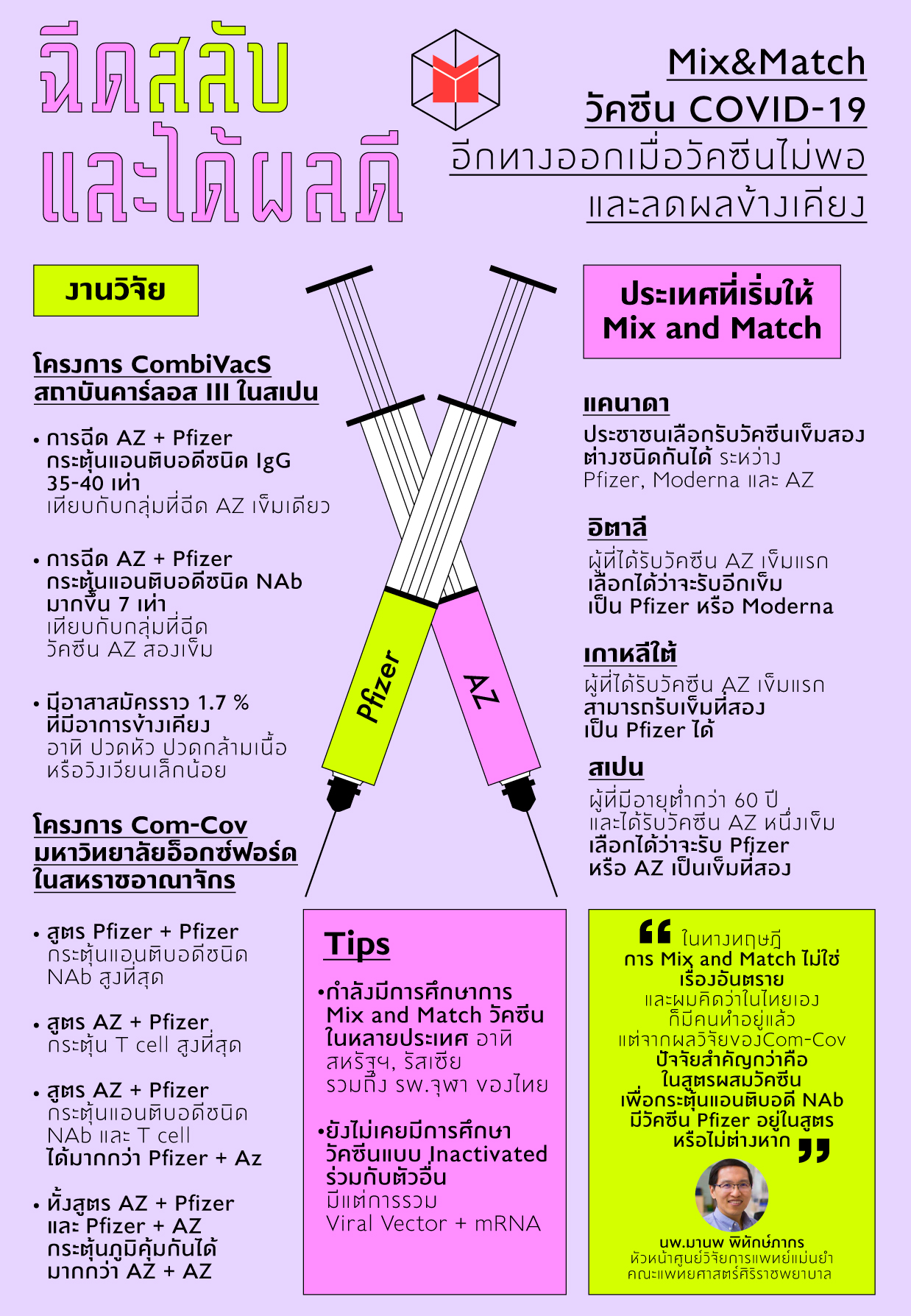
- โครงการ CombivacS โดยสถาบันคาร์ลอสที่ 3 ในประเทศสเปน
ตั้งแต่ต้นเดือนเมษายนที่ผ่านมา สถาบันคาร์ลอสที่ 3 ในกรุงมาดริด ประเทศสเปน ได้เริ่มโครงการวิจัยที่มีชื่อว่า ‘CombivacS’ โดยได้รับอาสาสมัครทั้งหมด 663 คน ที่มีอายุระหว่าง 18-59 ปี และได้รับวัคซีน AstraZeneca แล้วหนึ่งเข็ม เข้าร่วมการทดลอง
ทางทีมวิจัยได้แบ่งกลุ่มอาสาสมัครเป็นสองกลุ่ม โดยกลุ่มแรกมีจำนวน ⅔ ของอาสาสมัครทั้งหมด และให้กลุ่มนี้รับวัคซีนเข็มที่สองเป็นวัคซีน Pfizer แทนวัคซีนชนิดเดิม ขณะที่อาสาสมัครที่เหลือให้รับ AstraZeneca เพียงเข็มเดียว
ผลการวิจัยเบื้องต้นพบว่ากลุ่มที่ได้รับวัคซีนเข็มที่ 2 เป็นวัคซีน Pfizer
- มีแอนติบอดีชนิดอิมมูโนโกลบูลินจี (IgG) ในกระแสเลือด เพิ่มขึ้น 35-40 เท่า เทียบกับคนที่ฉีด AZ เข็มเดียว
- กลุ่มที่ได้รับวัคซีนเข็มที่ 2 เป็น Pfizer มีค่าแอนติบอดีชนิด NAb (Neutralising AntiBodies) เพิ่มขึ้น 7 เท่า เทียบกับกลุ่มที่ฉีดวัคซีน Astra Zeneca 2 เข็ม
- จากการทดลองพบว่า มีอาสาสมัครราว 1.7 เปอร์เซ็นต์ที่ได้รับวัคซีน Pfizer เป็นเข้มที่สองที่มีอาการข้างเคียง อาทิ ปวดหัว ปวดกล้ามเนื้อ หรือวิงเวียนเล็กน้อย
งานวิจัยจากสเปนได้รับกระแสตอบรับจากนักวิทยาศาสตร์ค่อนข้างดี โดย Dan Barouch ผู้อำนวยการสถาบันวิจัยวัคซีนและไวรัสวิทยาของ BIDMC ในบอสตัน สหรัฐฯ มองว่า “ผลการตอบสนองจากงานวิจัยไม่เกินที่คาดคิด และย้ำถึงประสิทธิภาพของการกระตุ้นภูมิคุ้มกันด้วยวิธีการฉีดวัคซีนต่างชนิด”
ทางด้าน Daniel Altmann นักภูมิคุ้มกันวิทยาจากมหาวิทยาลัยอิมพีเรียล กรุงลอนดอน กล่าวถึงการฉีดวัคซีน COVID-19 แบบต่างชนิดว่า “เป็นเรื่องที่คาดการณ์ได้อยู่แล้วในทางภูมิคุ้มกันวิทยา” อย่างไรก็ตาม คำถามต่อมาของเขาคือ จะเป็นอย่างไรหากผู้ได้รับวันซีนต้องการกระตุ้นภูมิคุ้มกันด้วยวัคซีนเข็มที่ 3 เพราะวัคซีนที่ใช้ไวรัสเป็นสารตั้งต้นมีแนวโน้มจะลดประสิทธิภาพลง ส่วนวัคซีนที่ผลิตแบบ mRNA ยิ่งฉีดหลายเข็ม อาจยิ่งกระตุ้นผลข้างเคียงจากวัคซีนได้
จากเฟซบุ๊ก มานพ พิทักษ์ภากร
- โครงการ Com-Cov โดยมหาวิทยาลัยอ็อกซ์ฟอร์ด ในสหราชอาณาจักร
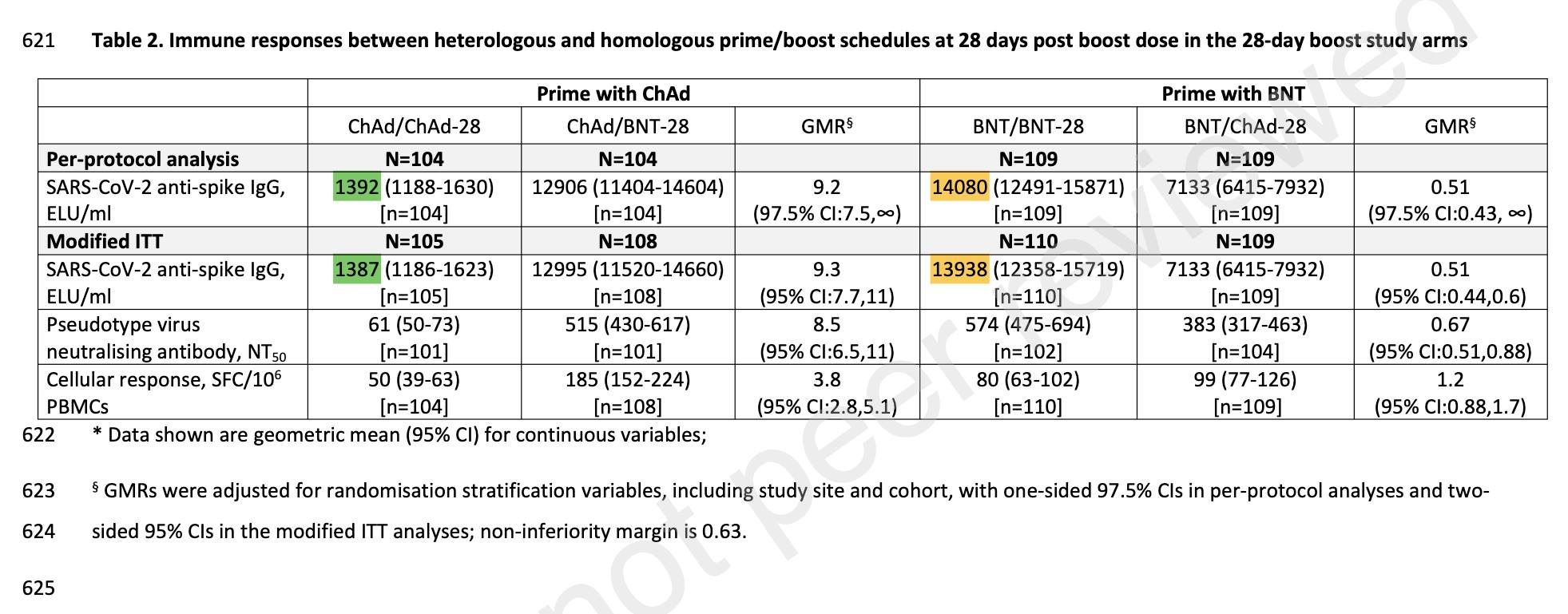
งานวิจัยอีกชิ้นอยู่ในโครงการ ‘Com-Cov’ ของมหาวิทยาลัยอ็อกซ์ฟอร์ด ในสหราชอาณาจักร โดยพวกเขาได้ทดลองให้อาสาสมัครจำนวน 850 คนที่มีอายุมากกว่าหรือเท่ากับ 50 ปี เข้ารับการฉีดวัคซีน 4 รูปแบบ ได้แก่ AstraZeneca + AstraZeneca, AstraZeneca + Pfizer, Pfizer + AstraZeneca และ Pfizer + Pfizer โดยแต่ละเข็มมีระยะเวลาห่างกัน 4 สัปดาห์
ผลการทดลองพบว่า (ตัวเลขตามตาราง)
- การฉีดวัคซีน Pfizer + Pfizer สามารถกระตุ้นแอนติบอดีชนิด NAb และ igG ได้สูงที่สุด
- การฉัดวัคซีน AstraZeneca + Pfizer สามารถกระตุ้น T Cell ได้มากที่สุด
- การฉีดวัคซีน AstraZeneca + Pfizer กระตุ้นแอนติบอดีชนิด NAb และ T cell ได้มากกว่าการฉีด Pfizer + AstraZeneca หรือฉีด Pfizer เข็มแรก แล้วตามด้วย AstraZeneca
- ทั้งสูตร AstraZeneca + Pfizer และ Pfizer + Pfizer + AstraZeneca กระตุ้นภูมิคุ้มกันได้มากกว่า AstraZeneca + AstraZeneca
Jonathan Van-Tam รองอธิบดีกรมการแพทย์ของสหราชอาณาจักร กล่าวว่า “การฉีดวัคซีนต่างชนิดจะเพิ่มความยืดหยุ่นในแผนกระตุ้นภูมิคุ้มกัน และสนับสนุนแผนการกระจายวัตซีนของประเทศ”
อย่างไรก็ตาม สหราชอาณาจักรยังไม่มีแผนปรับเปลี่ยนการฉีดวัคซีนแก่ประชาชน โดยยังยืนยันว่าการเว้นระยะห่างฉีดวัคซีน AstraZeneca ที่ 8-12 สัปดาห์ยังคงมีประสิทธิภาพสูง
นอกจากนี้ ทาง Com-Cov กำลังอยู่ในขั้นตอนศึกษาท่ีคล้ายกับครั้งที่ผ่านมา แต่คราวนี้จะเว้นระยะการฉีดวัคซีนจาก 4 สัปดาห์เป็น 12 สัปดาห์
ประเทศที่เริ่มให้ Mix and Match
- แคนาดา
ตั้งแต่วันที่ 1 มิถุนายนที่ผ่านมา คณะกรรมการที่ปรึกษาด้านภูมิคุ้มกันแห่งชาติแคนาดา (National Advisory Committee on Immunization: NACI) อนุญาตให้ประชาชนที่ได้รับวัคซีนเข็มแรก สามารถเลือกได้ว่าจะรับวัคซีนเข็มที่สองเป็นชนิดใด ระหว่าง Pfizer, Moderna และ Astra Zeneca
- อิตาลี
ตั้งแต่ 14 มิถุนายนที่ผ่านมา คณะกรรมการอาหารและยาแห่งอิตาลี (AIFA) อนุญาตให้ผู้ที่ได้รับวัคซีน AstraZeneca หนึ่งเข็มสามารถเลือกได้ว่าจะรับอีกเข็มเป็น Pfizer หรือ Moderna
- เกาหลีใต้
เมื่อวันที่ 18 มิถุนายนที่ผ่านมา รัฐบาลเกาหลีใต้ได้แถลงการณ์ว่าจะแก้ไขปัญหาการจัดส่งวัคซีนล่าช้าในโครงการ COVAX โดยการอนุญาตให้ผู้ที่ได้รับวัคซีน AstraZeneca เข็มแรกจำนวน 760,000 คน สามารถรับเข็มที่สองเป็น Pfizer ได้
- สเปน
19 พฤษภาคมที่ผ่านมา รัฐบาลสเปนอนุญาตให้ผู้ที่มีอายุต่ำกว่า 60 ปี และได้รับวัคซีน AstraZeneca เป็นเข็มแรก สามารถเลือกได้ว่าวัคซีนเข็มที่สองจะรับเป็น Pfizer หรือ AstraZeneca เป็นเข็มที่สอง
ทั้งนี้ ในปัจจุบันหลายประเทศไม่ว่า สหรัฐฯ, รัสเซีย (ทำการทดลองฉีด Sputnik V + AstraZeneca) รวมถึง รพ.จุฬา ของไทยกำลังเริ่มทดลองการฉีดวัคซีนแบบผสมผสานเช่นกัน
แต่หนึ่งประเด็นที่สำคัญไม่แพ้กันเลยคือ ขณะนี้ยังไม่มีการศึกษาการฉีดวัคซีนผสมผสานด้วยชนิด Inactivated หรือวัคซีนเชื้อตายร่วมกับวัคซีนตัวอื่น และมีแต่การฉีดวัคซีนชนิด Viral Vector + mRna เท่านั้น
ความเห็นจากผู้เชี่ยวชาญในไทย
The MATTER ได้ติดต่อขอความเห็นจาก นพ.มานพ พิทักษ์ภากร หัวหน้าศูนย์วิจัยการแพทย์แม่นยำ คณะแพทยศาสตร์ศิริราชพยาบาล ได้ความว่า “จริงๆ ในทางทฤษฎี (การฉีดวัคซีนผสม) ไม่ใช่เรื่องอันตราย เพราะวัคซีนที่ใช้รักษาเชื้อชนิดเดียวกัน ย่อมนำมาผสมกันได้อยู่แล้ว เพราะเราต้องการกระตุ้นภูมิเพื่อต่อต้านเชื้อเดิม”
“ผมคิดว่าในไทยมีคน Mix&Match วัคซีนอยู่แล้ว แต่เราอาจไม่รู้ ในต่างประเทศนี่มีชัดเจน เพราะผลการศึกษาพบว่าการฉีด AstraZeneca ทำให้เกิดปัญหาลิ่มเลือด เพราะฉะนั้นในบางประเทศถึงตัดสินใจให้ประชาชนเลือกวัคซีนเลย โดยไม่ต้องรอผลการศึกษา ขณะที่บางประเทศก็เริ่มศึกษา”
นพ.มานพ ได้แสดงความเห็นไว้ในโพสต์เฟซบุ๊กถึงงานวิจัยจาก Com-Cov ว่า “ดูเหมือนว่าปัจจัยสำคัญของสูตรการฉีดวัคซีนว่าจะกระตุ้นการสร้าง NAb ได้มากแค่ไหน อยู่ที่ว่าเรามี Pfizer vaccine (BNT) อยู่ในสูตรหรือไม่ต่างหาก”
เขาแสดงความเห็นถึงแผนจัดซื้อวัคซีนปี 2565 ที่มีเอกสารออกมาว่าจะมีการซื้อ Sinovac เพิ่มอีก 28 ล้านโดสว่า “เราไม่ควรเลือก Sinovac อีก เพราะข้อมูลตั้งแต่ต้น-ปัจจุบันน่าจะสรุปได้แล้วว่า วัคซีนที่มีประสิทธิภาพสูงคือตัวไหนบ้าง และ Sinovac ไม่ใช่วัคซีนประสิทธิภาพสูง”
“ในช่วงต้นของการระบาดที่ยังมีข้อมูลไม่มาก การจัดหาจึงทำไปก่อนได้ แต่มาถึงจุดนี้และอนาคต เราไม่ควรเลือกวัคซีนที่ประสิทธิภาพด้อยกว่า เพราะเรามีตัวเลือกอื่นตั้งเยอะ แถมมีเวลาในการจัดหาด้วย ดังนั้น เลือกวัคซีนที่ดีที่สุดเถอะครับ”
“ผลการศึกษาไม่ว่าประเทศไหนชัดเจนว่า Pfizer และ Moderna เป็นวัคซีนที่ควรเลือก AstraZeneca ยังใช้ได้อยู่ และมีข้อมูลอื่นที่กำลังออกมาและมีผลการศึกษาดี เช่น วัคซีน Novavax ก็ควรเลือกเหมือนกัน”
ในช่วงท้ายของการพูดคุย นพ.มานพ แสดงความกังวลถึงสายพันธุ์เดลตา (อินเดีย) ที่กำลังแพร่ระบาดว่า สายพันธุ์ดังกล่าวมีความน่ากลัวสองอย่างคือ แพร่เร็วและดื้อวัคซีน ประกอบกับปัญหาเตียงเต็มในโรงพยาบาลที่คุณหมอเล่าให้ฟังว่า
“ผมขอพูดเฉพาะโรงพยาบาลผมนะ (รพ.ศิริราช) เตียงเราเต็มมาเกือบเดือนแล้ว แต่เราก็พยายามใช้ทรัพยากรให้เต็มที่ เช่น ถ้าคนไข้อาการดีขึ้น ก็สลับไปโรงพยาบาลอื่น สลับกันไปกันมาอยู่เป็นประจำ”
“แต่ตอนนี้มันไม่ใช่แล้ว เราคาดการณ์ว่าอีกอย่างน้อย 2-3 อาทิตย์ข้างหน้า จำนวนผู้ป่วยจะเพิ่มขึ้นอีก และเตียงมันจะล้น รับไม่ไหวแล้ว” เขากล่าวต่อ
“ไม่ต้องมอง 120 วันหรอก มองไปเดือนหน้ายังไม่รู้จะไหวหรือเปล่า” คุณหมอจากศิริราชทิ้งท้ายถึงคำถามว่าอีก 120 วัน ประเทศไทยจะพร้อมเปิดประเทศรับนักท่องเที่ยวตามคำกล่าวของ พล.อ.ประยุทธ์ จันทร์โอชา หรือไม่
อ้างอิง: