อังกฤษ อินเดีย แอฟริกาใต้ และบราซิล … เหล่าสายพันธุ์ที่ทั่วโลกต่างจับตามอง ล้วนถูกพบเจอแล้วในไทย โดย 3 ใน 4 ของสายพันธุ์เหล่านี้ แพร่ระบาดในพื้นที่ชุมชนแล้วด้วย
ทั้งสี่สายพันธุ์นี้ ล้วนเป็นเชื้อกลายพันธุ์ที่องค์การอนามัยโลก (WHO) ขึ้นทะเบียนให้เป็น variant 0f concern หรือ สายพันธุ์ที่น่ากังวลแล้ว ซึ่งก่อนหน้านี้ The MATTER เคยสำรวจสายพันธุ์ที่น่ากังวลเหล่านี้ไปแล้ว (อ่านได้ที่นี่) แต่เนื่องด้วยข้อมูลที่ยังมีอยู่จำกัด รวมถึง เพิ่งมีการยกระดับให้สายพันธุ์ที่แพร่ระบาดในอินเดีย เข้ามารวมในสายพันธุ์ที่น่ากังวลด้วย
เราจึงอยากชวนทุกคนมาสำรวจเชื้อกลายพันธุ์ที่น่ากังวลเหล่านี้กันอีกครั้ง เพื่อทำความเข้าใจและดูว่า สายพันธุ์เหล่านี้มีข้อควรระวังอะไร และวัคซีนจะมีประสิทธิภาพต่อ COVID-19 สายพันธุ์ใหม่นี้หรือไม่?
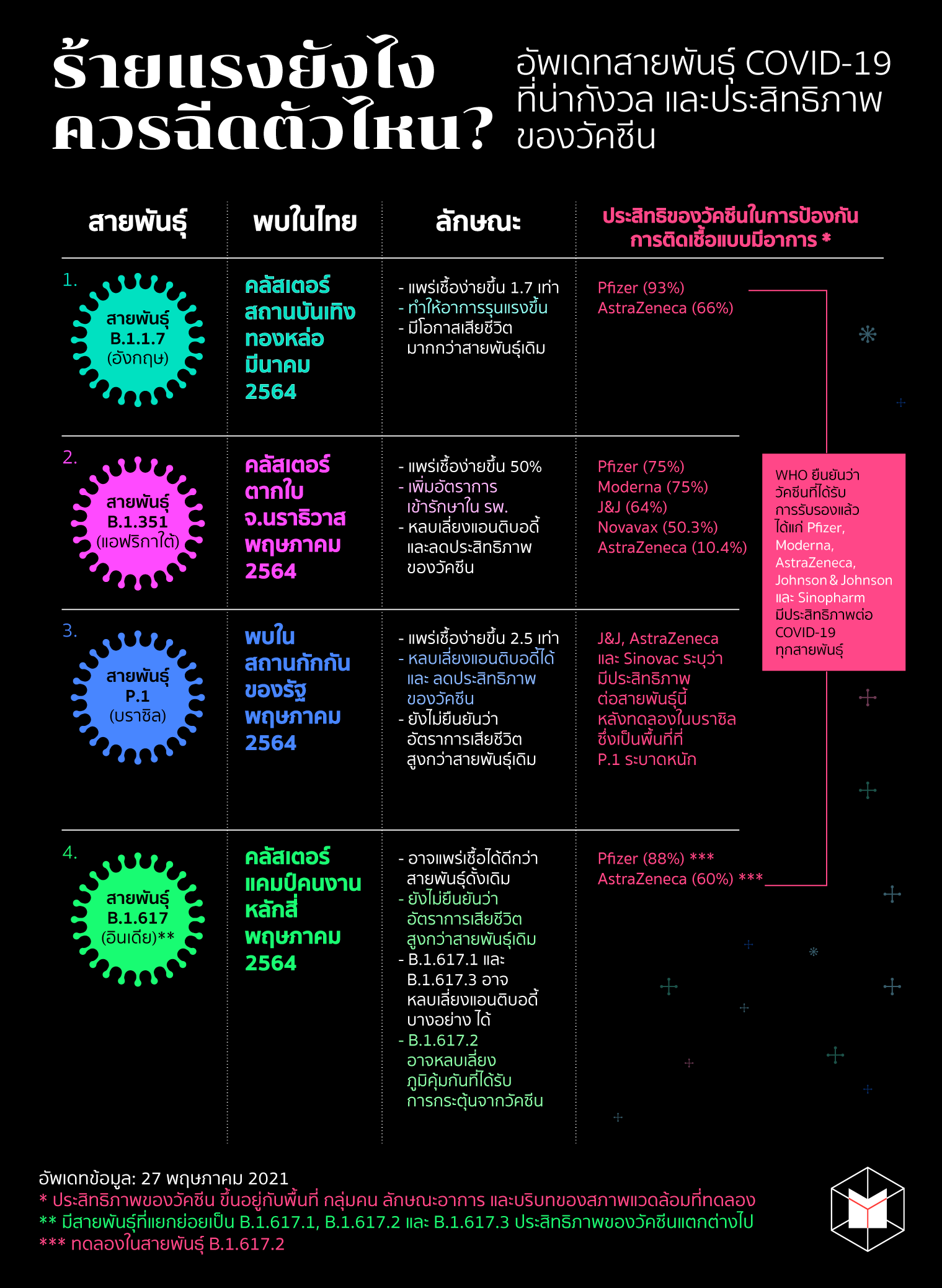
1. สายพันธุ์ B.1.1.7 (อังกฤษ)
พบในไทย
พบครั้งแรกในมณฑลเคนท์ สหราชอาณาจักร เมื่อเดือนกันยายน ปี 2563 ส่วนที่พบในไทย คือในระลอกการระบาดจากคลัสเตอร์สถานบันเทิงย่านทองหล่อ เมื่อเดือนมีนาคม ปี 2564
ลักษณะ
มีการกลายพันธุ์รหัสพันธุกรรมในตำแหน่ง N501Y และ P681H ทำให้ไวรัสเกาะติดกับเซลล์ร่างกายของมนุษย์ได้ดีขึ้น และทำให้เซลล์ที่ติดเชื้อสร้างโปรตีนหนามใหม่ได้อย่างมีประสิทธิภาพมากขึ้น เป็นผลให้ เชื้อไวรัสเข้าสู่เซลล์ร่างกายของมนุษย์ได้ง่ายกว่าสายพันธุ์ปกติ โดยแพร่ระบาดได้เร็วกว่าสายพันธุ์เดิมถึง 1.7 เท่า และยังมีงานวิจัยที่ยืนยันว่า เป็นสายพันธุ์ที่เพิ่มความเสี่ยงในการติดเชื้อ และอัตราการเสียชีวิตขึ้นกว่าสายพันธุ์ดั้งเดิมอีกด้วย
ประสิทธิภาพของวัคซีนในการป้องกันการติดเชื้อแบบมีอาการ
ตัวเลขประสิทธิภาพของวัคซีนนั้น ขึ้นอยู่กับรูปแบบการศึกษา ประเทศที่ทำการทดลอง และกลุ่มคนที่ทดลองเป็นหลัก โดยข้อมูลจากThe New England Journal of Medicine ระบุว่า วัคซีนของ Pfizer นั้น มีประสิทธิภาพในการป้องกัน COVID-19 สายพันธุ์ B.1.1.7 ได้ที่ 89.5% ขณะที่ผลการทดลองจาก Public Health England ระบุว่า วัคซีนของ Pfizer นั้น สามารถป้องกันการติดเชื้อของ COVID-19 สายพันธุ์นี้ได้ถึง 93%
ส่วนวัคซีนของ AstraZeneca นั้น ผลการทดลองจาก Public Health England ระบุว่า มีประสิทธิภาพป้องกันการติดเชื้อแบบมีอาการได้ถึง 66%
2. สายพันธุ์ B.1.351 (แอฟริกาใต้)
พบในไทย
พบครั้งแรกที่แอฟริกาใต้ เมื่อเดือนตุลาคม และประกาศอย่างเป็นทางการในเดือนธันวาคม ปี 2563 แต่พบในไทยจากคลัสเตอร์ใน อ.ตากใบ จ.นราธิวาส เดือนพฤษภาคม ปี 2564
ลักษณะ
การกลายพันธุ์ที่รหัสพันธุกรรมในตำแหน่ง N501Y, E484K และ K417N ทำให้เชื้อไวรัสเข้าสู่เซลล์ร่างกายของมนุษย์ได้ง่ายกว่าสายพันธุ์ปกติ หรือก็คือ เป็นสายพันธุ์ที่แพร่ระบาดได้ง่ายขึ้น อีกทั้ง ไวรัสยังอาจหลบเลี่ยงระบบภูมิคุ้มกันของมนุษย์ได้ นั่นก็คือ ร่างกายของคนที่เคยติดเชื้อมาแล้ว อาจไม่สามารถต้านทานไวรัสกลายพันธุ์นี้ได้ และประสิทธิภาพของวัคซีนบางตัวก็อาจลดลงเมื่อเจอสายพันธุ์นี้
ประสิทธิภาพของวัคซีนในการป้องกันการติดเชื้อแบบมีอาการ
ผลการวิจัยพบว่า วัคซีนประเภท mRNA มีประสิทธิภาพสูงสุดในการรับมือกับสายพันธุ์นี้ ซึ่งได้แก่ Pfizer และ Moderna ซึ่งมีประสิทธิภาพอยู่ที่ 75% ส่วนวัคซีน Johnson&Johnson มีประสิทธิภาพอยู่ที่ 64% และ Novavax มีประสิทธิภาพอยู่ที่ 50.3% ขณะที่ วัคซีน AstraZeneca นั้น มีประสิทธิภาพต่อการติดเชื้อแบบมีอาการของสายพันธุ์นี้ที่ 10.4%
3. สายพันธุ์ P.1 (บราซิล)
พบในไทย
ตรวจพบครั้งแรกในผู้ที่เดินทางมาจากบราซิลเข้าประเทศญี่ปุ่น ในช่วงเดือนมกราคมที่ผ่านมา แต่ผู้เชี่ยวชาญคาดว่า ไวรัสสายพันธุ์นี้เริ่มระบาดครั้งแรกในบราซิล ตั้งแต่เดือนพฤศจิกายน ปี 2020 ส่วนในไทย พบจากผู้ที่เดินทางเข้าไปในสถานกักกันของรัฐ เมื่อเดือนพฤษภาคม ปี 2564
ลักษณะ
พบการกลายพันธุ์ที่รหัสพันธุกรรมในตำแหน่ง K417T, N501Y และ E484K ซึ่งมีผลให้ไวรัสเกาะติดกับเซลล์ของมนุษย์ได้แน่นขึ้น แพร่ระบาดได้ง่ายขึ้น โดยนักวิจัยระบุว่า เป็นสายพันธุ์ที่แพร่ระบาดง่ายกว่าสายพันธุ์เดิม 2.5 เท่า และอาจหลบเลี่ยงระบบภูมิคุ้มกันบางอย่างได้ ทำให้ภูมิคุ้มกันของคนที่เคยติดเชื้อมาแล้วอาจรับมือกับไวรัสกลายพันธุ์นี้ไม่ได้
ประสิทธิภาพของวัคซีนในการป้องกันการติดเชื้อแบบมีอาการ
สำหรับสายพันธุ์ P.1 นั้น แพร่ระบาดหนักในบราซิลตั้งแต่ช่วงปีก่อน ซึ่งวัคซีนที่ระบุว่า มีประสิทธิภาพในการป้องกันการติดเชื้อแบบมีอาการของสายพันธุ์นี้ได้คือ Johnson&Johnson, AstraZeneca และ Sinovac แต่ในตัวอย่างเชื้อที่ใช้ทดลองในวัคซีน Johnson&Johnson และ AstraZeneca นั้นมีหลากหลายสายพันธุ์ ส่วนวัคซีน Sinovac ยังไม่ได้เปิดเผยรายงานออกมา
4. สายพันธุ์ B.1.617 (อินเดีย)
พบในไทย
พบครั้งแรกที่อินเดียเมื่อเดือนตุลาคม ปี 2563 ส่วนในไทย พบจากคลัสเตอร์แคมป์คนงาน หลักสี่ กทม. เดือนพฤษภาคม ปี 2564
ลักษณะ
เป็นสายพันธุ์ที่แตกแยกย่อยลงไป 3 สายย่อย ได้แก่ B.1.617.1, B.1.617.2, และ B.1.617.3 สำหรับ B.1.617.1 และ B.1.617.3 มีการกลายพันธุ์ในตำแหน่ง E484Q และ L452R ส่วน B.1.617.2 มีการกลายพันธุ์ในตำแหน่ง L452R
ดังนั้น ในสายพันธุ์ B.1.617.1 และ B.1.617.3 ไวรัสจะสามารถหลบเลี่ยงระบบภูมิคุ้มกันบางอย่างได้ หรือก็คือวัคซีนบางตัวอาจใช้ไม่ได้ผลกับเชื้อกลายพันธุ์ตัวนี้ และไวรัสยังสามารถเกาะติดกับเซลล์ร่างกายของมนุษย์ เพื่อสร้างทางเข้าไปในสารพันธุกรรมของมนุษย์ได้ด้วย ส่วนในสายพันธุ์ B.1.617.2 ไวรัสจะสามารถเกาะติดกับเซลล์ร่างกายได้
แต่สายพันธุ์ B.1.617.2 เป็นสายพันธุ์ที่ ศูนย์ควบคุมโรคติดต่อของสหรัฐฯ (Centers for Disease Control and Prevention: CDC) ยกให้เป็นสายพันธุ์ที่น่ากังวล ขณะที่องค์การอนามัยโลก (WHO) ยกให้สายพันธุ์ B.1.617 เป็นสายพันธุ์ที่น่ากังวล
ขณะเดียวกัน โรงพยาบาลจุฬาลงกรณ์ สภากาชาดไทย ก็ได้ออกมาให้ข้อมูลเพิ่มเติมว่า เชื้อไวรัสสายพันธุ์นี้มักจะแพร่กระจายลงสู่หลอดลมส่วนลึก และถุงลม แตกต่างจากสายพันธุ์เดิมที่กระจายในโพรงจมูกและลำคอ ซึ่งอาจทำให้วิธีการตรวจหาเชื้อด้วยการ Swab ทางจมูก และตรวจสารพันธุกรรมของไวรัสด้วยวิธี Real-time RT PCR ใช้ไม่ได้อีกต่อไป เนื่องจากรหัสพันธุกรรมอาจมีความผิดเพี้ยน
ประสิทธิภาพของวัคซีนในการป้องกันการติดเชื้อแบบมีอาการ
ผลการทดลองจาก Public Health England ระบุว่า วัคซีนของ Pfizer มีประสิทธิภาพต่อเชื้อสายพันธุ์ย่อย B.1.617.2 ที่ 88% และวัคซีนของ AstraZeneca มีประสิทธิภาพอยู่ที่ 60%
อย่างไรก็ดี ในเรื่องของวัคซีนนั้น เมื่อวันที่ 20 พฤษภาคมที่ผ่านมา WHO ออกมาระบุว่า วัคซีนที่ทาง WHO ได้รับรองแล้ว มีประสิทธิภาพป้องกันไวรัสกลายพันธุ์ทุกสายพันธุ์ โดยวัคซีนที่ WHO ขึ้นทะเบียนแล้ว ได้แก่ Pfizer, Moderna, AstraZeneca, Johnson & Johnson และ Sinopharm
นอกจากสายพันธุ์ที่ยกมาแล้ว COVID-19 ยังกลายพันธุ์แตกแยกย่อยออกไปอีกหลายสาย ตามธรรมชาติการพัฒนาของเชื้อไวรัส ทำให้เรายังคงต้องจับตามองสถานการณ์นี้ เพื่อทำความเข้าใจ COVID-19 และหาทางรับมือกับวิกฤตนี้ให้ได้
อ้างอิงจาก